Лечението има стопроцентов шанс за успех при ранното му диагностициране
Доц. д-р Михаил Радионов завършва медицина в София през 1987 г. През 1994 г. придобива специалност “Хирургия”. Започва работа като ординатор-хирург в гр. Омуртаг, след това е специализант по хирургия в Клиниката по обща хирургия на ДУЕ “Св. Анна”, ординатор в Клиниката по обща и ендоскопска хирургия на УМБАЛ “Св. Анна”, а през 2003 г. става старши ординатор.
През 2012 г. получава образователната и научна степен “доцент” по обща хирургия. От януари до септември 2012 г. работи като доцент по обща хирургия в Клиниката по чернодробно-панкреатична хирургия и трансплантология на ВМА – София.
През октомври 2012 г. става изпълнителен директор, началник на Клиниката по хирургия на УМБАЛ “Св. Анна”- София.
Доц. Радионов специализира в германски университети в Берлин, Мюнхен и във Фрайбург. Научно-практическите му интереси са в областта на лапароскопската хирургия; хирургия на херниите; жлъчно-чернодробната хирургия и колопроктология (хирургия на правото и дебелото черво, перианални кисти и фистули и др.).
– Доц. Радионов, според данни на световната статистика дебело-чревният рак е с най-бързо нарастващ брой заболели пациенти годишно от всички ракови заболявания при жителите на Европа и Северна Америка през последните 50 години. Какви са причините за това според вас?
– Ако някой знае тези причини, ще получи Нобелова награда. По принцип много фактори имат отношение: съвременният начин на живот, диети, бит и т.н.
Не е само една причината. Но факт е, че се наблюдава такава тенденция. Показателен в това отношение е примерът със Северна и Южна Корея, които живеят по различен начин.
Повече нараства чистотата на колоректалния рак в Южна Корея, където битът наподобява този на европейците и северноамериканците. А в Северна Корея това нарастване е по-малко.
Тоест начинът на живот и на хранене, околната среда са показателни в този пример.
– Казвате, че въпреки нарастващата си честота карциномът на дебелото черво е един от най-благоприятните видове рак. Защо го определяте така?
– Защото, първо, той по самата си органна локализация позволява да се извършват радикални оперативни интервенции и да се премахне туморът заедно с лимфните възли. Второ, малигненият му потенциал е по-нисък, отколкото на други видове рак.
И третото, което не е без значение – при него може да се приложи успешно допълнително онкологично лечение – лъчетерапия и химиотерапия, за разлика от другите видове рак, като например при рака на панкреаса и на стомаха.
При тях допълнителното лечение във вид на химиотерапия и лъчетерапия на практика е неефективно.
– Каква е реалната ситуация у нас по отношение на ранното диагностициране на този вид рак?
– Точно това е една от причините да го определяме като по-благоприятен – може да бъде хванат в съвсем начален стадий, ако пациентът отиде на профилактичен преглед.
И затова в по-напредналите страни, където нещата са поставени в ред – скандинавските държави, САЩ, Канада и Германия, се правят профилактични колоноскопии на дебелото черво, чрез които може да се хване наличието на преканцероза, на предраково състояние – начален стадий на рака, колоноскопски.
И тогава лечението има стопроцентов шанс за успех.
– Има ли алтернатива на колоноскопията?
– Има алтернатива и тя е така наречената виртуална колоноскопия. Това е контрастно усилено изследване със скенер, при което може да се направи виртуална колоноскопия.
Достоверността на изследването е почти еднаква с тази на колоноскопията. Почти няма разлика. Единственото неудобство е, че това е вид чиста диагностика.
При фиброколоноскопия в момента, в който се види патологично образувание или предраков полип, може да се вземе биопсия и да се отстрани. Тоест изследването да премине в лечебна процедура.
Но, от друга страна, при виртуалната колоноскопия има много по-нисък риск от усложнения. При класическата фиброколоноскопия, макар и рядко – при един-двама на 1000 души, се случват усложнения от самото изследване.
Все пак това е чисто механично и инвазивно изследване – въвежда се колоноскоп през дебелото черво. При скенера, разбира се, също има определени вредности – като облъчването например. Но няма риск да се получат усложнения в дебелото черво в момента на изследването.
– Как се провежда виртуалната колоноскопия?
– Има няколко условия. Първо, лекарят, който я извършва, трябва да може да прави този вид изследване, да е достатъчно компетентен.
Второ, скенер-апаратът трябва да има такава компютърна програма и да е от по-нова генерация – да не е някакъв архаичен апарат. В България има доста скенери, които са на по 30 години вече.
При колоноскопията се въвежда в дебелото черво оптика, подобна на маркуч. А при виртуалната колоноскопия се слага една помпичка и с нея все едно се прави клизма – въвежда се въздух, за да се надуе червото и да може да се вижда добре на скенера.
– Когато казвате, че ракът в ранните стадии е лечим, имате предвид пълно излекуване или продължителна ремисия?
– Пълно излекуване се постига при значителен процент от пациентите, когато е в ранен стадий. Нещата са много условни, разбира се. Зависи от резултатите от хистологията, от вида на рака. Специално за дебелото черво те са десетки видове, а не само един.
Когато е добре диференциран, по-благоприятен самият рак и е хванат в начална фаза, се постига пълно излекуване при много висок процент пациенти. Над 50% от пациентите с рак на дебелото черво, хванат в ранен стадий, след операцията живеят дълги години.
– Посочвате, че при около 15-25% от заболелите се откриват данни за наследственост. Казахте и че при дебелото черво има различни видове рак. Има ли гени, които са характерни за нас, българите?
– Не, няма такива гени, но има наистина такава наследственост. Но нещата са много условни. Има установени промени в хромозомите, които настъпват под влиянието на външни фактори.
И тези промени, при определен контингент от хора, настъпват по-лесно, отколкото при други. Забелязано е, че при немалка част от пациентите във фамилията им, по вертикала – баща, майка, дядо, баба, чичо и леля, т.е. кръвни роднини, също са боледували от това заболяване.
А в някои случаи, за съжаление, и по хоризонтала – т.е. братя и сестри. В този ред на мисли, когато на един пациент се открие такъв рак, аз го съветвам да си прави редовно профилактични прегледи – колоноскопия, веднъж на три години, заедно с най-близките си кръвни роднини.
Говорим за братя и сестри или деца, ако има, които са пораснали и вече са възрастни хора.
Не говорим за съпрузите – те не са роднини. И, ако се появи някакъв проблем, да бъде хванат навреме.
Доц. д-р Михаил Радионов
– Кои заболявания са най-рискови по отношение на карцинома на дебелото черво?
– Тук говорим за предраковите състояния. Те се делят на две групи: облигатни и факултативни. Облигатните предракови състояния са тези, при които очакваме да се развие рак, неизвестно кога във времето – утре или след 10 години.
Факултативните са тези, при които може да стане рак, но може и да не стане. Но рискът е по-висок, отколкото ако го няма това състояние.
Полипите, особено аденоматозните, са предраково състояние. Има и фамилна полипоза, която е наследствена. Тя е генетично доказана, има определен ген, който се носи от дадена фамилия.
Това също е облигатна прекарциноза. Т.е. при тази полипоза се развива рак рано или късно и там трябва да се реагира навреме. В България вече имаме и сме поставили началото на създаването на национален регистър за наследствена полипоза в болница “Царица Йоанна-ИСУЛ” на тези фамилии.
Други такива състояния са хроничните възпалителни заболявания, като болестта на Крон и хеморагичният колит.
Те не са облигатни, а факултативни състояния – не е задължително при тях да се развие рак на дебелото черво. Но честотата на поява на рак на фона на такава болест е по-висока, отколкото при хора, които нямат такова заболяване.
– Кои са най-честите симптоми, които трябва да са ни като червена лампичка за сериозни проблеми?
– Най-чести симптоми на заболяването са изхождането на кръв и/или слуз, примесени с изпражненията. При проява на такива симптоми следва незабавно да бъде потърсена консултация с лекар!
В немалък дял от случаите (около 30-40%) тези симптоми липсват и първите оплаквания се проявяват с прогресиращ запек, редуване на периоди със запек и разстройство или се достига напреднал стадий със запушване на червото и внезапно подуване на корема.
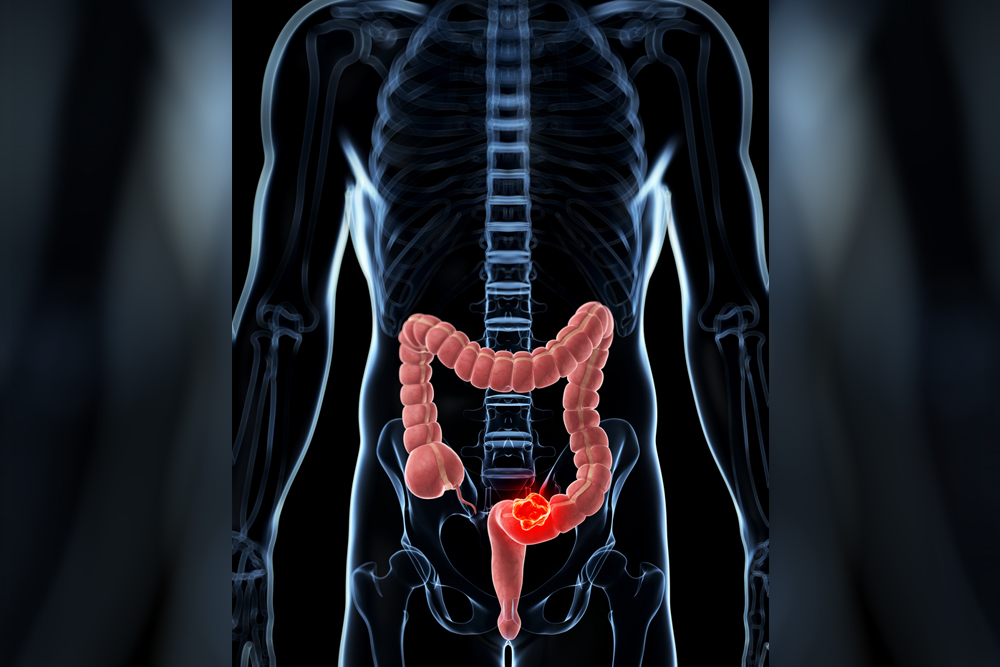
Дебелото черво е орган с дължина 150 до 200 и повече сантиметра и се дели на 6 части. При профилактичните изследвания е много важно да бъде огледано цялото дебело черво, а не само последните участъци от него. Точно тази процедура се нарича колоноскопия за разлика от частичните – ректоскопия или сигмоидоскопия.
Колоноскопията се извършва в специализирано отделение/клиника по гастроентерология със или без обезболяване според желанието на пациента, но може да бъде извършено и амбулаторно.
При установяване на изменения по лигавицата се взима материал (биопсия) за микроскопско изследване (хистологично).
Ако се установи полип, той се отстранява и изпраща също за изследване. Отказът от извършване на необходимите изследвания или на някое от тях крие риск от неточност в диагнозата и вземане на погрешно решение за лечение.
Отказът от изследване води до естествена еволюция с разрастване на рака и неговото разпространение.
– При потвърдена диагноза какви са следващите стъпки?
– При изяснена и хистологично потвърдена (чрез биопсия) диагноза хирургът провежда нов преглед, но насочен към предстояща операция.
Може да бъдат назначени някои допълнителни изследвания за стадиране на болестта. След получаване на цялостната информация хирург, анестезиолог, онкотерапевт и други специалисти изработват стратегия за лечение и поведение.
В зависимост от взетото решение пациентът се насочва за операция или комбинирано лечение – химио-, лъчетерапия и операция. Той се запознава с възможностите за лечение, каква операция е необходима, очакваният резултат, вероятна прогноза, рискът от усложнения и очакваният изход от лечението.
Когато карциномът (в някои случаи и полипът) е по-голям, се налага операция с разрез на коремната стена. Отстранява се също и част от здравото черво около него, като може да се премахнат 25-50%, дори 90% от дебелото черво.
Оставащите здрави части на дебелото черво се зашиват (анастомоза). Зашиването на червото е възможно да се извърши и със специален съшивател, което съкращава значително операцията и дава по-голяма сигурност за здравината на шевовете.
– В кои случаи е възможно прилагането на лапароскопски методи за операция?
– В по-ранните стадии на заболяването е възможно операцията да се извърши и по лапароскопски начин (“безкръвно”) – с малки разрези на коремната стена.
Преимуществата на лапароскопската хирургия за пациента са много и вече са доказани от практиката в продължение на повече от 25 години. Когато туморът нараства и е разположен по лявата половина на дебелото черво, често води до запушване.
Това може да предизвика операция по спешност. При спешна операция по-често се налага извеждането на червото на корема до отзвучаване на острите явления. Когато не е възможно да се зашият двете здрави части на дебелото черво, хирургът ги зашива към отвор в коремната стена – стома или анус претер.
В някои случаи, при риск от усложнения, според преценката на оператора, може да се наложи временен анус претер, а анастомозата с възстановяване на червото да се отложи за втора операция след известен период от време.
При локализация на тумора в крайната част на чревния канал – правото черво (ректум) – изрязването на болестно променения участък е свързано с трайно извеждане на червото на коремната стена.
Ако пациентът е с колостома, се използват специални, залепящи се за кожата около отвора (стомата) торбички, които събират чревното съдържимо. Тези торбички не се виждат под дрехите, не миришат и пациентите бързо свикват да се грижат сами за тях.
– Посочихте, че лъчевата терапия и на химиотерапията при рака на дебелото черво са ефективни, за разлика от другите видове рак. Какво се цели с прилагането им и какво се постига с тях?
– Лъчевата терапия използва рентгенови лъчи или други лъчи с висока енергия, за да убие онкологични клетки и така да предотврати разпространението на тумора
Чрез нея се постига временно лечение, но не може да се постигне излекуване. Лъчевата терапия обикновено се прилага преди и/или след оперативно лечение, но при иноперабилни пациенти може да се използва самостоятелно или в комбинация с химиотерапия.
Химиотерапията използва специални лекарства за убиването на онкологични клетки. Лекарствата могат да бъдат хапчета или инфузионни венозни разтвори – “системи”.
Химиотерапията се нарича “системно лечение”, защото лекарството, постъпвайки в кръвообращението, преминава през цялото тяло и може да убива раковите клетки и извън дебелото черво.
В някои случаи, ако карциномът е засегнал черния дроб, химиотерапевтикът може да бъде въведен директно в неговата артерия през специална клапа, която се поставя по време на операцията.
Дори когато е премахнат целият видим карцином по време на операцията, лекарите може да препоръчат химиотерапия, за да бъдат унищожени невидими по време на операцията ракови клетки.
– След като чуе диагнозата “карцином на дебелото черво”, човек изпада в ступор, в съмнения дали това, което му препоръчва даденият специалист, е правилно и ще е ефективно за него. Как изглежда най-късият и най-правилният път към успешното лечение?
– В хирургията има един термин – срочност на операцията и спешност. За спешност на операцията говорим тогава, когато трябва да се направи в срок от няколко часа.
А срочността определя провеждането й при онкологичните заболявания за срок от месец след поставянето на диагнозата, след като бъдат получени резултатите за вида на тумора, за неговото разпространение и дали има или не разсейки.
А вече онкологичен комитет преценява необходимостта от допълнително лечение с химиотерапия и лъчетерапия. Но най-късият път е, когато не се губи време.
Пациентът трябва да осмисли проблема, след като му е поставена диагнозата, и да вземе нужните мерки и решения, защото отлагането би могло да доведе само до усложнения и до развитие на следващ стадий на болестта.
Източник: zdrave.to